- Jan 6, 2026
La médecine mitochondriale : la médecine de demain
- Morgane De Leye
Une vision intégrative pour les thérapeutes qui accompagnent le vivant
Introduction : pourquoi parler des mitochondries aujourd’hui ?
Nous sommes entrés dans une ère paradoxale : nos patients n’ont jamais eu autant d’informations sur la santé… et en même temps jamais autant de fatigue, d’inflammations de bas grade, de troubles de la concentration, de troubles hormonaux, de douleurs chroniques, de déséquilibres immunitaires.
Derrière ces symptômes dispersés, il existe souvent un dénominateur commun :
Une perturbation de la fonctionnalité mitochondriale.
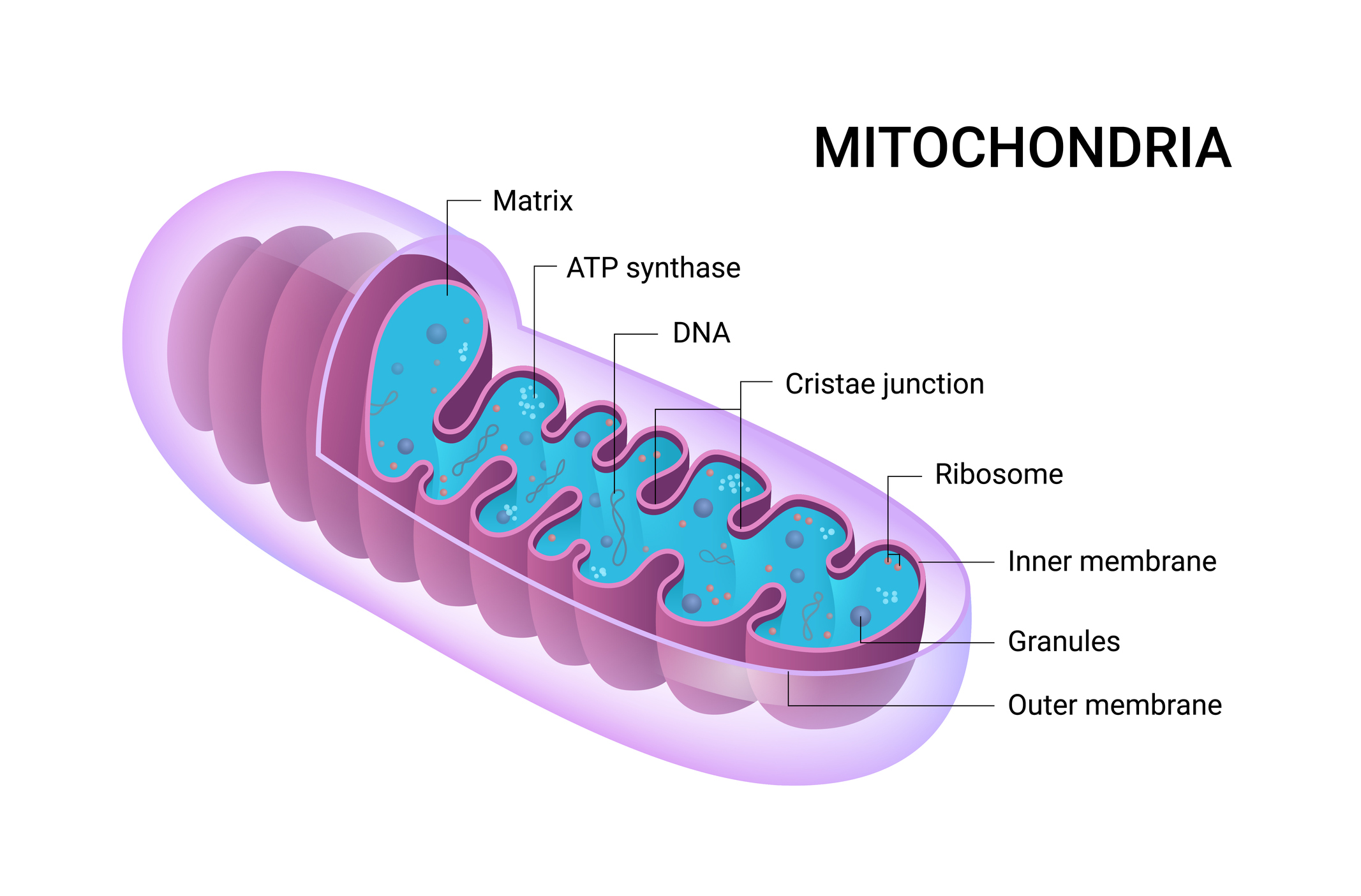
Les mitochondries ne sont plus seulement “les centrales énergétiques de la cellule”.
La recherche les considère aujourd’hui comme de véritables senseurs du monde, capables de capter le stress, les toxines, les émotions, l’environnement, l’alimentation, le mouvement, la lumière… et d’y répondre avec une précision fascinante.
C’est pour cela que de plus en plus de médecins, de thérapeutes, de chercheurs en longévité et en médecine intégrative parlent désormais de :
Médecine mitochondriale.
Non pas comme d’un effet de mode, mais comme d’une nouvelle grille de lecture pour comprendre la fatigue, la résilience, le vieillissement, l’adaptation au stress et la vitalité profonde.

1. Les mitochondries : bien plus qu’une usine à ATP
1.1. Le siège de la vitalité cellulaire
Les mitochondries produisent entre 80 % et 95 % de l’énergie cellulaire (ATP). Sans elles, aucun tissu n’a la capacité d’assurer sa fonction :
– pas de contraction musculaire,
– pas de synthèse hormonale,
– pas de régénération fasciale,
– pas de neurotransmission,
– pas de réparation tissulaire.
Elles sont le cœur battant de tout processus thérapeutique.
1.2. Les mitochondries : “capteurs” du stress et de l’environnement
Les mitochondries détectent :
le stress chronique (via le cortisol et l’adrénaline)
les toxines environnementales
les perturbateurs endocriniens
la lumière (notamment la lumière rouge et infrarouge)
l’état inflammatoire
le microbiote
la qualité du sommeil
les émotions fortes via les neuromédiateurs
Elles évaluent en permanence :
“Suis-je dans la sécurité… ou dans la menace ?”
Selon cette perception, elles choisissent :
🔸 soit la production d’énergie (régénération)
🔸 soit la survie (inflammation, stockage, ralentissement)
2. Pourquoi la médecine mitochondriale est la médecine de demain
2.1. Parce qu’elle est transversale
La mitochondrie est impliquée dans :
la fatigue chronique
la fibromyalgie
les troubles anxieux
les troubles digestifs
les troubles hormonaux
la résistance insulinique
les inflammations chroniques
les douleurs musculaires ou articulaires
la récupération sportive
le vieillissement cellulaire
Elle constitue un pont unique entre les disciplines.
Elle permet au thérapeute de relier l'ensemble des systèmes (ex : fascia, système nerveux, microbiote, hormones, immunité et émotions).
2.2. Parce qu’elle répond au plus grand défi moderne : l’énergie
La fatigue n’est pas un symptôme secondaire.
C’est un signal d’alarme cellulaire.
Une mitochondrie fatiguée = un organisme qui n’arrive plus à maintenir son équilibre.
Les thérapeutes d’aujourd’hui sont confrontés à des patients :
– “vidés”,
– en surcharge mentale,
– sous stress chronique,
– déconnectés de leurs signaux internes.
La médecine mitochondriale donne une clé d’entrée simple :
Restaurer l’énergie… pour restaurer la capacité d’adaptation.
2.3. Parce qu’elle intègre le vivant, et pas seulement la biochimie
La mitochondrie est un organite d’origine bactérienne.
Elle communique avec le microbiote, les fascias, le système nerveux, les hormones.
Elle répond :
– à la lumière,
– au mouvement,
– à la respiration,
– à la sécurité émotionnelle.
La médecine mitochondriale est profondément holistique, même dans ses fondements scientifiques.
3. Comment intégrer la vision mitochondriale dans nos pratiques de thérapeutes
Voici les axes les plus puissants pour accompagner les patients — mais aussi pour préserver notre propre énergie de soignant.
3.1. La sécurité d’abord : calmer l’état d’alerte
Une mitochondrie sous stress ne produit plus d’énergie.
Le premier acte thérapeutique devient donc :
apaiser le système nerveux
restaurer la sécurité corporelle
réguler le nerf vague
réduire la perception interne de menace
En pratique :
- Respiration lente
- Ancrage fascial
- Relâchement du psoas et du diaphragme
- Contact thérapeutique conscient
- Toucher régulateur
- Environnement calme, lumière chaude
Quand la sécurité est restaurée → la mitochondrie recommence à produire de l’énergie.
3.2. Le mouvement : l’activateur essentiel
Les mitochondries se multiplient grâce au mouvement.
En particulier :
marche rapide
danse fluide
mobilité articulaire
renforcement doux
travail respiratoire
Il s’agit moins d’une “performance” que d’une pédagogie du mouvement vivant : réapprendre à bouger en respectant le système nerveux.
3.3. La lumière : un outil thérapeutique sous-estimé
Les mitochondries répondent directement à la lumière rouge et infrarouge (photobiomodulation).
Sans aller jusqu’aux dispositifs médicaux, la prévention commence par :
lumière du matin 5–10 minutes
lumière naturelle dans la journée
lumière chaude le soir
éviter les LED blanches et lumières bleues après 21 h
La lumière restructure l’horloge interne, soutient les hormones, les neurotransmetteurs et la production d’énergie.
3.4. L’alimentation : nourrir la cellule, pas “remplir” l’assiette
L’approche mitochondriale demande :
✔ des bonnes graisses (oméga-3, 7, 9 et mono-insaturées)
✔ des fibres
✔ des antioxydants (baies, légumes colorés, herbes)
✔ une réduction des sucres rapides
✔ du magnésium, du zinc, du sélénium
✔ un apport adéquat en protéines
✔ une attention sur la glycémie
✔ un microbiote varié
Ce n’est pas une alimentation stricte.
C’est une alimentation qui dit :
“J’aide mes mitochondries à respirer et à se réparer.”
3.5. Le sommeil : le laboratoire de réparation
Pendant la nuit, les mitochondries :
se détoxifient,
s’auto-réparent,
se multiplient (biogenèse),
-
ajustent les niveaux hormonaux.
Une thérapie de soutien doit inclure :
Hygiène du sommeil
Régulation du rythme circadien
Gestion du stress en fin de journée
Accompagnement de la compréhension des croyances liées au sommeil
-
Digestion légère le soir
3.6. Les émotions : une donnée physiologique
Une émotion répétée, non exprimée ou stockée, modifie la respiration, la musculature, la vascularisation… et donc l’oxygénation mitochondriale.
Le travail thérapeutique peut inclure :
écoute corporelle
toucher conscient
libération somato-émotionnelle
écriture thérapeutique
rituel symbolique
travail sur la mémoire fasciale
La mitochondrie “réagit” littéralement à la qualité de la présence.
4. Soutiens micronutritionnels essentiels
Utilisés avec discernement, certains nutriments peuvent soutenir :
– la production d’énergie
– la protection des membranes
– la détoxication
– la clarté mentale
– la récupération cellulaire
Les plus documentés :
NAC (précurseur du glutathion)
Glutathion (antioxydant majeur)
Ubiquinol (CoQ10) (chaîne respiratoire)
PQQ (biogénèse mitochondriale)
Ergothionéine (antioxydant cellulaire)
👉 Une version complète et détaillée se trouve dans le prochain article.
5. Vers une médecine plus consciente, plus intégrative
La médecine mitochondriale n’est pas une spécialité supplémentaire.
C’est une vision systémiques qui relie ce que les thérapeutes savent déjà :
le corps, l’énergie, l’émotion, l’environnement, la posture, le rythme, la lumière, le microbiote, le mouvement, la sécurité.
Elle devient une passerelle entre les disciplines.
Elle redonne du sens et de la cohérence.
Et surtout, elle rend le patient acteur de son énergie.
Conclusion : accompagner la vitalité, pas seulement soulager les symptômes
Nos patients n’ont pas besoin d’être “optimisés”.
Ils ont besoin d’être renouvelés, réparés, réénergisés.
La médecine mitochondriale nous invite à une question simple :
“Quels choix, quelles pratiques, quels gestes soutiennent la vitalité de la cellule ?”
Cette approche permet :
– une meilleure récupération
– une meilleure gestion du stress
– plus de résilience
– une meilleure humeur
– un fonctionnement hormonal plus fluide
– un système immunitaire plus stable
– un patient plus présent à lui-même
– un thérapeute plus ancré et moins épuisé
C’est pour cela qu’elle est la médecine de demain.
Une médecine du vivant, de la lumière, de la sécurité et de l’énergie.
Bibliographie scientifique (APA)
1. Mitochondries, stress, système nerveux & adaptation
Picard, M., & McEwen, B. S. (2018). Psychological stress and mitochondria: A systematic review. Psychosomatic Medicine, 80(2), 141–153.
Picard, M., McManus, M. J., Gray, J. D., Nasca, C., Moffat, C., Kopinski, P. K., … Wallace, D. C. (2015). Mitochondrial functions modulate neuroendocrine, metabolic, inflammatory, and transcriptional responses to acute psychological stress. Proceedings of the National Academy of Sciences, 112(48), E6614–E6623.
Arnsten, A. F. T. (2015). Stress weakens prefrontal networks: Molecular insults to higher cognition. Nature Neuroscience, 18(10), 1376–1385.
2. Inflammation, immunité & mitochondries
Mills, E. L., Kelly, B., & O’Neill, L. A. (2017). Mitochondria are the powerhouses of immunity. Nature Immunology, 18(5), 488–498.
West, A. P., Shadel, G. S., & Ghosh, S. (2011). Mitochondria in innate immune responses. Nature Reviews Immunology, 11(6), 389–402.
Weinberg, S. E., Sena, L. A., & Chandel, N. S. (2015). Mitochondria in the regulation of innate and adaptive immunity. Immunity, 42(3), 406–417.
3. Mitochondries & fatigue chronique / douleur / longévité
Naviaux, R. K. (2014). Metabolic features of the cell danger response. Mitochondrion, 16, 7–17.
Gorman, G. S., Chinnery, P. F., DiMauro, S., et al. (2016). Mitochondrial diseases. Nature Reviews Disease Primers, 2, 16080.
Wallace, D. C. (2013). A mitochondrial bioenergetic etiology of disease. Journal of Clinical Investigation, 123(4), 1405–1412.
4. Mouvements & biogenèse mitochondriale
Little, J. P., Safdar, A., Bishop, D., Tarnopolsky, M. A., & Gibala, M. J. (2011). An acute bout of high-intensity interval training increases the nuclear abundance of PGC-1α and activates mitochondrial biogenesis in human skeletal muscle. Journal of Physiology, 588(6), 1011–1022.
Yan, Z., Lira, V. A., & Greene, N. P. (2012). Exercise training–induced regulation of mitochondrial quality. Journal of Applied Physiology, 113(2), 255–262.
Hood, D. A., Tryon, L. D., Carter, H. N., Kim, Y., & Chen, C. C. (2016). Unravelling the mechanisms regulating muscle mitochondrial biogenesis. Biochemical Journal, 473(15), 2295–2314.
5. Lumière rouge & infrarouge (photobiomodulation)
Hamblin, M. R. (2016). Shining light on the head: Photobiomodulation for brain disorders. BBA Clinical, 6, 113–124.
de Freitas, L. F., & Hamblin, M. R. (2016). Proposed mechanisms of photobiomodulation or low-level light therapy. IEEE Journal of Selected Topics in Quantum Electronics, 22(3), 7000417.
Karu, T. I. (2010). Multiple roles of cytochrome c oxidase in mammalian cells under action of red and IR-A radiation. IUBMB Life, 62(8), 607–610.
6. Sommeil, rythme circadien & réparation mitochondriale
de Goede, P., Wefers, J., Brombacher, E. C., Schrauwen, P., & Kalsbeek, A. (2018). Circadian rhythms in mitochondrial respiration. Journal of Molecular Endocrinology, 60(1), R115–R130.
Hood, S., & Amir, S. (2017). The aging clock: Circadian rhythms and later life. Journal of Clinical Investigation, 127(2), 437–446.
Maiese, K. (2020). Mitochondrial dynamics and circadian rhythm. Cellular and Molecular Life Sciences, 77, 449–471.
7. Alimentation, nutriments & soutien mitochondrial
Wallace, D. C., & Fan, W. (2009). Energetics, epigenetics, mitochondrial genetics. Mitochondrion, 9(1), 1–5.
Palmieri, F. (2013). The mitochondrial transporter family SLC25. Pflugers Archiv, 466, 82–94.
Sedláková, E., Saligová, J., & Muchová, E. (2022). Nutritional modulation of mitochondrial function. Current Opinion in Clinical Nutrition and Metabolic Care, 25(4), 291–299.
8. Émotions, trauma, système nerveux & mitochondries
Hara, Y., & Rapp, P. R. (2012). Mitochondrial regulation in synaptic plasticity. Neuroscience, 18(1), 104–117.
Koenen, K. C., Sumner, J. A., et al. (2021). PTSD and mitochondrial DNA: A systematic review. Biological Psychiatry, 89(1), 102–111.
Picard, M. (2022). Mitochondrial psychobiology: Foundations and implications for health and disease. Annual Review of Psychology, 73, 599–628.
- 450 € ou 3 paiements mensuels de 150 €
Programme complet d’accompagnement de la gestion traumatique et résilience
- Fermé
- Paquet
- 4 Produits
- 80 €
Mentorat et coaching personnalisé – Accompagnement du thérapeute
- Séance de coaching
Inscris toi à la Newsletter
Si tu veux recevoir les dernières info sur les cours ou sur les prochains posts